| 俀丏僇儞僈儖乕働傾拞偺乬屇媧掆巭乭偼丄釕虊穪虙釋寭湥 偑尨場 | |
仭釕虊穪虙釋寭湥偺儊僇僯僘儉 |
|
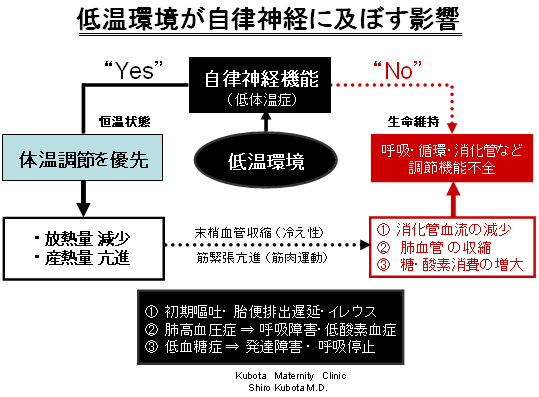
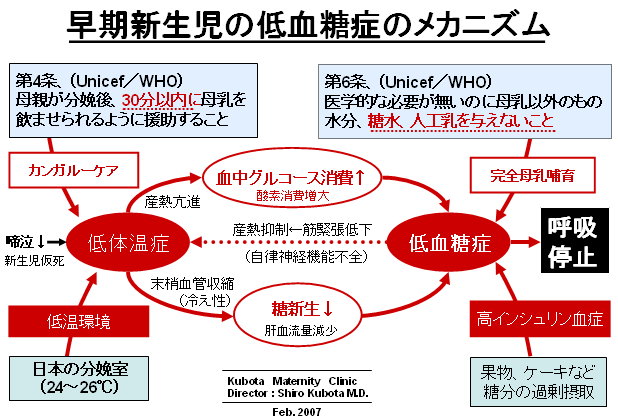
| 侾丏 | 擔杮偺姦偄暘曍幒乮24乣26亷乯偱惗屻30暘埲撪偵僇儞僈儖乕働傾傪偡傞偲丄愒偪傖傫偺懱壏壓崀偼懀恑偝傟峆壏忬懺傊偺夞暅偑抶傟傞丅 峆壏摦暔偱偁傞恖娫偺帺棩恄宱婡擻偼丄掅懱壏忬懺偱偼惗柦堐帩婡峔乮屇媧/弞娐/撪暘斿/徚壔娗側偳乯偺埨慡傛傝丄掅懱壏偐傜峆壏忬懺偵夞暅偝偣傞堊偺懱壏挷愡婡峔偺曽傪桪愭偝偣傞丅 掅懱壏帪偺懱壏挷愡偺儊僇僯僘儉偼丄嘆曻擬梷惂(枛徑寣娗廂弅)偲丄嘇嶻擬槾恑(嬝擏塣摦丗恔偊)偵傛傞丅 嘆曻擬梷惂丗枛徑寣娗廂弅佀徚壔娗寣棳尭彮佀挵娗丒寰摦塣摦掅壓佀歲揻仾 嘇嶻擬槾恑丗嬝擏塣摦仾佀僄僱儖僊乕徚旓憹戝佀掅寣摐佁帺棩恄宱婡擻掅壓 |
 |
|
| 俀丏 | 崅僀儞僔儏儕儞寣徢偺愒偪傖傫傪姦偄暘曍幒偱僇儞僈儖乕働傾偵偡傞偲丄乽掅懱壏佁掅寣摐乿偺埆弞娐偼壛懍偝傟傞丅 |
| 俁丏 | 掅寣摐偑恑傓偲嬝嬞挘偑掅壓偟擬嶻惗偑梷惂偝傟丄掅懱壏偐傜峆壏忬懺傊偺帺慠夞暅偼崲擄偲側傞丅 |
| 係丏 | 乽掅懱壏佁掅寣摐乿偺埆弞娐偑恑傓偲丄恖娫偺帺棩恄宱宯偼婡擻儅僸偵娮傝丄惗柦堐帩婡峔丄懱壏挷愡婡峔偵僩儔僽儖偑敪惗偡傞丅乽掅懱壏佁掅寣摐乿偵娮偭偨愒偪傖傫偼丄妴傕懱壏挷愡拞悤偑寚擛偟偨柍擼帣偲帡偨懱壏曄摦(曄壏摦暔揑)丄怱攺曄摦(僒僀儗儞僩)傪帵偡丅 堦扷丄乽掅懱壏佁掅寣摐乿偺埆弞娐偑惉棫偡傞偲丄嘆曐壏丄嘇摐暘偺曗媼丄嘊巁慺搳梌偺堛妛揑娗棟偑側偗傟偽丄僇儞僈儖乕働傾拞偺堛椕帠屘乮働僀儗儞丄屇媧掆巭乯偼偄偮偱傕敪惗偡傞丅屇媧掆巭傪憗偔尒偮偗丄帯椕偡傞偨傔偺怴惗帣慼惗偺僾儘傪梴惉偡傞傛傝丄乽掅懱壏佁掅寣摐乿偺埆弞娐偵娮傜側偄偨傔偺岺晇乮嘆曐壏丄嘇摐暘曗媼丄嘊巁慺搳梌乯偑昁梫偱偁傞丅 仭乽掅懱壏佁掅寣摐乿偺埆弞娐偵娮偭偨徢椺 |
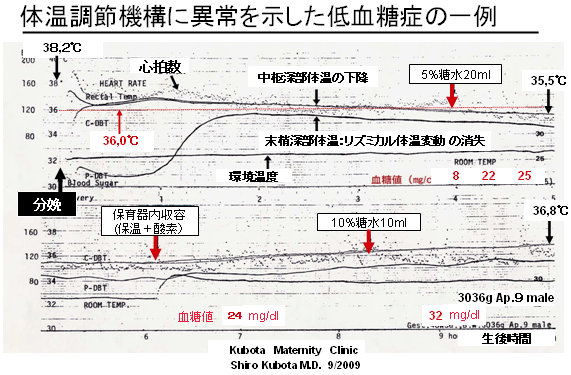 |
|
忋偺恾偼丄怴惗帣偺懱壏挷愡偵娭偡傞尋媶傪巒傔偨帪婜乮1981擭乯偵丄嬼慠偵傕憳嬾偟偨乽掅懱壏佁掅寣摐乿偺埆弞娐偵娮偭偨徢椺偱偁傞丅曣恊偵摐擜昦側偳偺崌暪徢傕側偔丄帣偼3036g偺惓忢枮婜嶻帣偱偁傞丅 帣偼捠忢偺幒壏乮24乣26亷乯偱惗傑傟丄暘曍捈屻偐傜拞悤/枛徑怺晹懱壏丄怱攺悢傪摨帪偵儌僯僞乕偟偨丅惗屻俀乣俇帪娫栚偵拞悤怺晹懱壏偲枛徑怺晹懱壏偑暲峴偟偰壓崀偡傞堎忢強尒偑擣傔傜傟偨丅拞悤怺晹懱壏偑惗屻係帪娫栚偵36亷埲壓偵壓崀偟偨偵傕偐偐傢傜偢丄嶻擬槾恑/曻擬梷惂偺偨傔偺懱壏挷愡婡峔偑嶌摦偟偰偄側偄丅怱攺偼僒僀儗儞僩(暯扲)偱偁傝丄歟媰丒懱摦傕側偄惷偐側忬懺偑帩懕偟偨丅 偙偺懱壏曄摦偺摿挜偼丄拞悤恄宱宯傪寚偄偨柍擼帣偺懱壏挷愡婡峔偲帡偰偄傞帠偱偁傞丅懱壏偺堎忢偵婥偯偒寣摐抣傪應掕偡傞偲8mg/dl偲嬌傔偰廳搙偺掅寣摐徢偱偁偭偨丅懍傗偐側帯椕乮摐悈偺宱岥愛庢丄曐堢婍撪廂梕丄巁慺搳梌乯偵傛傝帣偼屻堚徢傪巆偡偙偲傕側偔夞暅偟偨丅懱壏偺應掕拞偱側偗傟偽堎忢(掅懱壏佁掅寣摐徢乯偵婥晅偐偢丄働僀儗儞丒屇媧掆巭傪婲偙偟偨偐丄悢擭屻偵擼偵廳撃側屻堚徢傪巆偟偨壜擻惈偑嫮偄徢椺偱偁傞丅 怴惗帣偺掅寣摐徢偑嫲偄棟桼偼丄堦斒偵働僀儗儞側偳偺徢忬偑側偔丄尒偊側偄強(寣娗偺拞)偱掅寣摐偑惷偐偵恑峴偟擼恄宱嵶朎偺敪堢偵僟儊乕僕傪梌偊傞偐傜偱偁傞丅庼擕偵傛偭偰偄偢傟掅寣摐偼惓忢偵夞暅偟偨偲偟偰傕丄忈奞傪庴偗偨恄宱嵶朎偺姰慡側夞暅偼朷傔側偄偐傜偱偁傞丅 乽掅懱壏佁掅寣摐乿偺埆弞娐傪杊偖偵偼丄掅寣摐偺憗婜恌抐/憗婜帯椕偼栜榑偺帠丄偦傟埲忋偵乽掅懱壏佁掅寣摐乿偵側傜側偄條偵曐堢娗棟偡傞偙偲偑偄偐偵戝帠偐傪嫵偊傜傟偨婱廳側徢椺偱偁傞丅摉堾偑弌惗捈屻偺懱壏娗棟乮曐壏乯偲惗屻堦帪娫栚偐傜偺挻憗婜崿崌塰梴朄偵偙偩傢傞棟桼偼丄偙偺掅寣摐徢偺堦椺偵弌夛偭偨偐傜偱偁傞丅 |
|
 |
|